Аутоиммунный тиреоидит Хашимото: полное руководство для пациентов
Аутоиммунный тиреоидит (АИТ), также известный как тиреоидит Хашимото, занимает первое место среди причин гипотиреоза в России и мире. По различным оценкам, это заболевание затрагивает от 3 до 15% взрослого населения, причём женщины болеют в 8–15 раз чаще мужчин. Несмотря на такую распространённость, многие пациенты годами живут с невыявленным АИТ, списывая симптомы на усталость, возраст или стресс.
Эта статья собирает ключевую информацию о тиреоидите Хашимото: от механизмов развития и первых признаков до современных подходов к диагностике и комплексной поддержке организма. Материал будет полезен как тем, кто только подозревает у себя проблемы с щитовидной железой, так и людям с уже установленным диагнозом, стремящимся глубже понять своё состояние.
Что происходит при аутоиммунном тиреоидите
АИТ — это хроническое воспалительное заболевание щитовидной железы, при котором иммунная система ошибочно атакует собственные ткани органа. В норме иммунитет защищает организм от внешних угроз — вирусов, бактерий, токсинов. При аутоиммунном процессе эта защитная система даёт сбой и начинает воспринимать клетки щитовидной железы как чужеродные.
Механизм развития включает несколько ключевых этапов:
Первичная сенсибилизация. По до конца не выясненным причинам иммунные клетки начинают распознавать белки щитовидной железы (тиреоглобулин и тиреопероксидазу) как потенциально опасные антигены.
Выработка антител. Организм производит аутоантитела — анти-ТПО (к тиреопероксидазе) и анти-ТГ (к тиреоглобулину). Именно эти маркеры выявляются при лабораторной диагностике АИТ.
Хроническое воспаление. Лимфоциты инфильтрируют ткань щитовидной железы, вызывая постоянный воспалительный процесс. Со временем это приводит к постепенному разрушению фолликулярных клеток, производящих гормоны.
Снижение функции. По мере гибели клеток щитовидная железа теряет способность вырабатывать достаточное количество тиреоидных гормонов (Т3 и Т4). Развивается гипотиреоз — недостаточность функции щитовидной железы.
Важно понимать, что АИТ — это медленно прогрессирующее состояние. От момента появления антител до развития клинически значимого гипотиреоза могут пройти годы и даже десятилетия. В этот период человек может не подозревать о заболевании или испытывать неспецифические симптомы, которые сложно связать со щитовидной железой.
По данным Эндокринологического научного центра Минздрава России, распространённость носительства антител к щитовидной железе в российской популяции достигает 10–15%, при этом далеко не у всех носителей развивается манифестный гипотиреоз.
Причины и факторы риска развития АИТ
Аутоиммунный тиреоидит — многофакторное заболевание. Для его развития обычно требуется сочетание генетической предрасположенности и определённых триггеров окружающей среды.
Генетические факторы
Наследственность играет существенную роль. Если у ближайших родственников (матери, сёстры, бабушки) есть аутоиммунные заболевания щитовидной железы, риск развития АИТ значительно повышается. Выявлены конкретные генетические варианты, ассоциированные с заболеванием, в частности определённые аллели генов HLA-системы.
Однако гены — это не приговор. Они определяют предрасположенность, но реализация этого потенциала зависит от внешних факторов.
Триггеры окружающей среды
Инфекции. Вирусные инфекции (вирус Эпштейна-Барр, гепатит С и другие) могут запускать аутоиммунные процессы через механизм молекулярной мимикрии: антитела к вирусным белкам начинают перекрёстно реагировать с тканями щитовидной железы.
Избыток йода. Парадоксально, но чрезмерное потребление йода может провоцировать аутоиммунное воспаление у предрасположенных лиц. Это особенно актуально в регионах с активными программами йодирования продуктов.
Дефицит селена. Селен критически важен для защиты щитовидной железы от окислительного стресса. Его недостаток ассоциирован с повышенным риском АИТ.
Кишечный дисбиоз. Состояние кишечника напрямую влияет на иммунную систему. Нарушение кишечного барьера (синдром «проницаемого кишечника») позволяет частично переваренным белкам и бактериальным токсинам проникать в кровоток, провоцируя иммунную гиперактивность.
Токсины окружающей среды. Воздействие тяжёлых металлов, пестицидов, пластификаторов (особенно бисфенола А) и плесени может нарушать работу иммунной системы и способствовать развитию аутоиммунных заболеваний.
Хронический стресс. Длительный психоэмоциональный стресс дисрегулирует иммунную систему через ось гипоталамус-гипофиз-надпочечники, создавая благоприятную почву для аутоиммунных процессов.
Дефицит витамина D. Низкий уровень витамина D ассоциирован с повышенным риском практически всех аутоиммунных заболеваний, включая АИТ.
Симптомы аутоиммунного тиреоидита
Клиническая картина АИТ зависит от стадии заболевания и степени нарушения функции щитовидной железы. На ранних этапах симптомы могут полностью отсутствовать или быть настолько неспецифичными, что их легко списать на другие причины.
Ранние признаки (субклиническая стадия)
На этом этапе лабораторные показатели (ТТГ, свободные Т3 и Т4) ещё находятся в пределах нормы, но антитела уже повышены. Возможные симптомы:
Лёгкая утомляемость, особенно во второй половине дня. Незначительное снижение концентрации внимания. Сухость кожи, ломкость ногтей. Склонность к запорам. Небольшие колебания веса. Ощущение дискомфорта в области шеи.
Многие люди на этой стадии не обращаются к врачу, поскольку симптомы кажутся незначительными.
Манифестный гипотиреоз
При прогрессировании заболевания развивается явный дефицит тиреоидных гормонов. Симптомы становятся более выраженными:
Общие проявления: выраженная слабость и утомляемость, зябкость, непереносимость холода, прибавка массы тела при обычном питании.
Кожа и волосы: сухая, бледная, холодная кожа, выпадение волос (особенно внешней трети бровей), отёчность лица и конечностей.
Нервная система: замедление мышления, снижение памяти, депрессия, сонливость.
Сердечно-сосудистая система: брадикардия (редкий пульс), склонность к низкому артериальному давлению.
Пищеварительная система: упорные запоры, снижение аппетита, вздутие живота.
Репродуктивная система: нарушения менструального цикла, проблемы с зачатием, снижение либидо.
Хашитоксикоз
В некоторых случаях разрушение ткани щитовидной железы приводит к массивному выбросу тиреоидных гормонов в кровь, вызывая временные симптомы гипертиреоза: учащённое сердцебиение, тревожность, потливость, снижение веса. Это состояние обычно кратковременно и сменяется гипотиреозом.
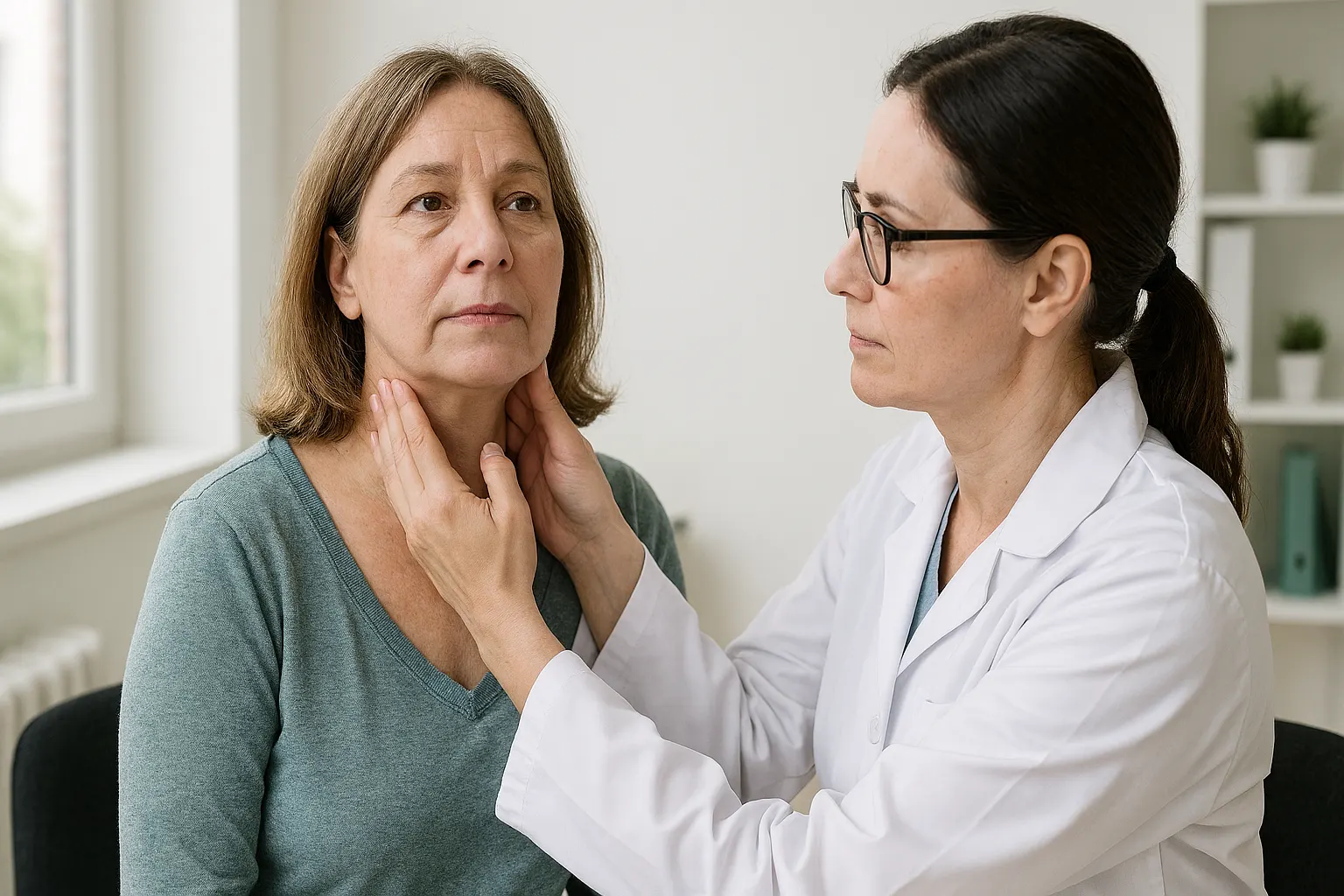
Диагностика аутоиммунного тиреоидита
Диагностика АИТ основывается на сочетании клинических данных, лабораторных исследований и ультразвуковой картины.
Лабораторные исследования
Тиреотропный гормон (ТТГ) — ключевой показатель функции щитовидной железы. При гипотиреозе ТТГ повышен (обычно выше 4–5 мМЕ/л). Важно помнить, что на ранних стадиях АИТ ТТГ может оставаться в норме.
Свободные Т3 и Т4 — отражают непосредственную продукцию гормонов щитовидной железой. При манифестном гипотиреозе снижены.
Антитела к тиреопероксидазе (анти-ТПО) — основной серологический маркер АИТ. Повышение анти-ТПО выявляется у 90–95% пациентов с тиреоидитом Хашимото.
Антитела к тиреоглобулину (анти-ТГ) — дополнительный маркер, определяется примерно у 60–80% пациентов.
По рекомендациям Российской ассоциации эндокринологов, для подтверждения диагноза достаточно повышения антител в сочетании с характерными изменениями на УЗИ.
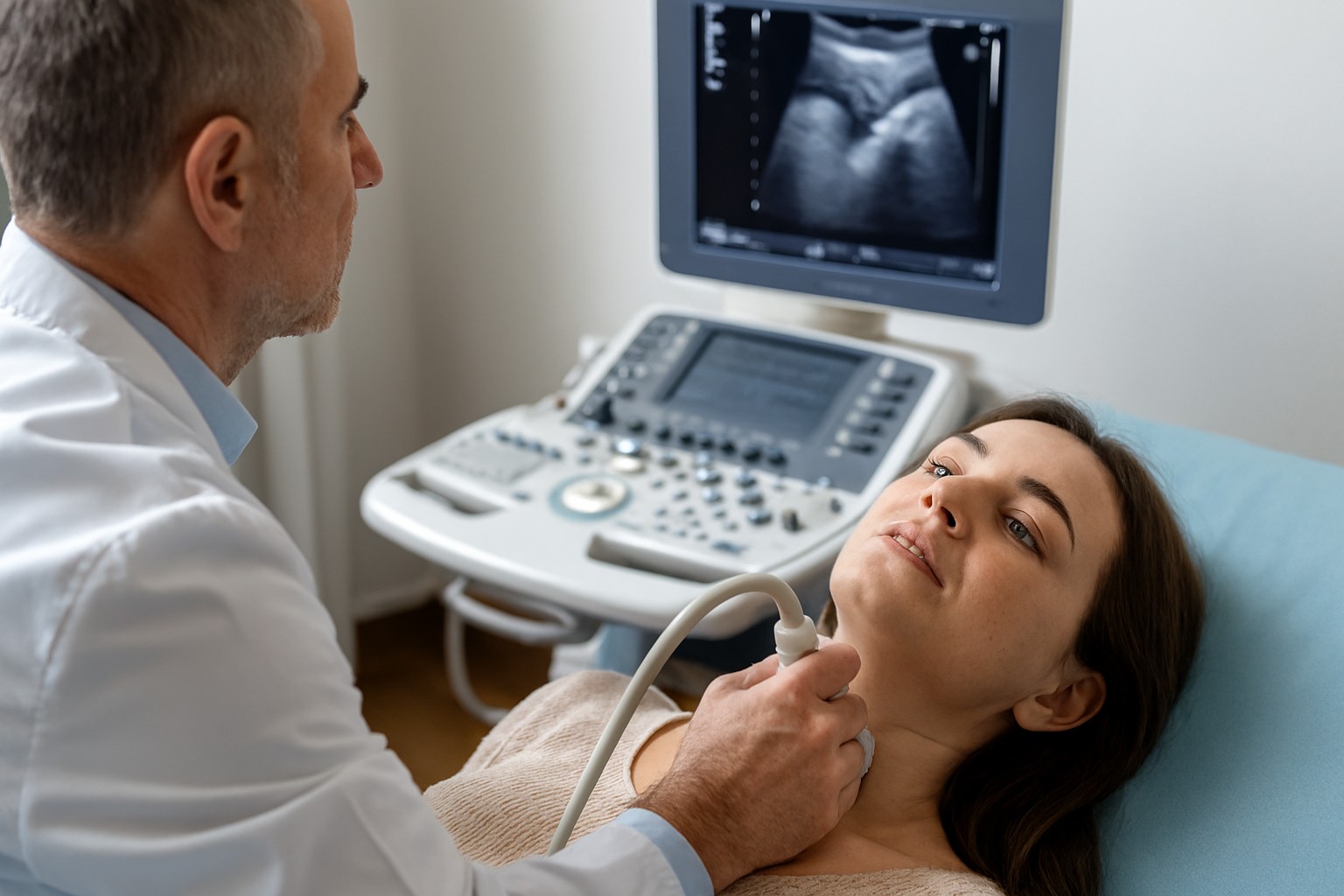
Ультразвуковое исследование
УЗИ щитовидной железы — обязательный компонент диагностики. Для АИТ характерны следующие признаки:
Диффузное снижение эхогенности ткани (железа выглядит более «тёмной»). Неоднородность структуры. Возможное увеличение или, наоборот, уменьшение объёма железы. Усиление кровотока при допплерографии.
Дополнительные исследования
В ряде случаев для более полной картины состояния здоровья целесообразны дополнительные обследования:
Общий и биохимический анализ крови (холестерин, глюкоза, ферритин). Уровень витамина D. Показатели железа и ферритина (анемия часто сопутствует гипотиреозу). Анализ на антитела к внутреннему фактору Касла и витамину B12 (аутоиммунные заболевания нередко сочетаются друг с другом).
Стандартное лечение АИТ
Современная медицина не располагает методами, позволяющими остановить аутоиммунный процесс в щитовидной железе. Стандартное лечение направлено на коррекцию гормональной недостаточности.
Заместительная гормональная терапия
При развитии гипотиреоза назначается левотироксин (L-тироксин) — синтетический аналог тироксина (Т4). Дозировка подбирается индивидуально на основании уровня ТТГ и клинической картины.
Цели терапии: поддержание ТТГ в пределах целевых значений (обычно 0,5–2,5 мМЕ/л), устранение симптомов гипотиреоза.
Важно принимать левотироксин правильно: утром натощак, за 30–60 минут до завтрака, запивая только водой. Ряд продуктов и препаратов (кофе, препараты железа и кальция, антациды) могут нарушать всасывание гормона.
Мониторинг
Регулярный контроль уровня ТТГ (обычно каждые 6–12 месяцев при стабильном состоянии) и периодическое УЗИ щитовидной железы — обязательные элементы наблюдения при АИТ.
Комплексный подход: что можно сделать дополнительно
Хотя стандартная медицина фокусируется на заместительной терапии, функциональный подход предполагает работу с факторами, поддерживающими аутоиммунное воспаление. Это не заменяет, а дополняет назначения врача.
Коррекция питания
Ряд исследований и клинических наблюдений указывает на пользу определённых диетических стратегий при АИТ:
Исключение глютена. Молекулы глютена имеют структурное сходство с тканями щитовидной железы, что может поддерживать аутоиммунный процесс через механизм молекулярной мимикрии. Многие пациенты отмечают улучшение самочувствия и снижение уровня антител на безглютеновой диете.
Ограничение молочных продуктов. Казеин, основной белок молока, также может провоцировать иммунную реакцию у чувствительных лиц.
Аутоиммунный протокол (AIP). Элиминационная диета, исключающая потенциально провоспалительные продукты (зерновые, бобовые, паслёновые, яйца, орехи, семена) с последующим постепенным их возвращением для выявления индивидуальных триггеров.
Противовоспалительное питание. Акцент на овощах, качественных жирах (оливковое масло, авокадо, жирная рыба), умеренном количестве белка и исключении рафинированных продуктов и сахара.
Поддержка кишечника
До 70% иммунных клеток организма сосредоточено в кишечнике. Восстановление кишечного барьера и баланса микробиоты — важнейший компонент работы с любым аутоиммунным заболеванием.
Ключевые направления: выявление и устранение дисбиоза и СИБР, использование пробиотиков и пребиотиков, поддержка целостности слизистой (глутамин, цинк, коллаген), исключение продуктов, повышающих кишечную проницаемость.
Восполнение дефицитов нутриентов
При АИТ часто выявляются дефициты определённых микроэлементов и витаминов:
Селен — обладает противовоспалительным действием и может снижать уровень антител. Исследования показывают, что приём 200 мкг селена в день способен уменьшить титр анти-ТПО.
Витамин D — критически важен для регуляции иммунной системы. Целевой уровень 25(ОН)D в крови — 50–70 нг/мл.
Железо и ферритин — гипотиреоз нарушает всасывание железа, а его дефицит усугубляет симптомы (усталость, выпадение волос). Оптимальный уровень ферритина — 70–100 мкг/л.
Витамины группы В — особенно B12, дефицит которого часто сопутствует аутоиммунным заболеваниям.
Цинк — необходим для конверсии Т4 в активный Т3.
Перед приёмом добавок рекомендуется сдать соответствующие анализы и определить реальные дефициты. Информацию о референсных значениях можно найти на сайтах крупных лабораторий, таких как Гемотест или Инвитро.
Управление стрессом
Хронический стресс поддерживает системное воспаление и нарушает функцию иммунной системы. Интеграция практик управления стрессом — не просто рекомендация для хорошего самочувствия, а полноценный терапевтический инструмент.
Эффективные практики: медитация и дыхательные техники, йога и лёгкая физическая активность, достаточный сон (7–9 часов), прогулки на свежем воздухе, ограничение информационной нагрузки.
Снижение токсической нагрузки
Минимизация воздействия токсинов окружающей среды снижает нагрузку на иммунную систему и детоксикационные органы:
Фильтрация питьевой воды. Выбор органических продуктов там, где это возможно. Использование натуральной косметики и бытовой химии. Проверка жилья на наличие плесени. Регулярное проветривание помещений.
Жизнь с АИТ: практические рекомендации
Аутоиммунный тиреоидит — хроническое состояние, но это не означает неизбежного ухудшения качества жизни. При правильном подходе большинство людей с АИТ могут чувствовать себя хорошо и вести полноценную активную жизнь.
Регулярное наблюдение. Контроль ТТГ и антител каждые 6–12 месяцев позволяет своевременно корректировать терапию.
Ведение дневника симптомов. Отслеживание самочувствия помогает выявить индивидуальные триггеры обострений и оценить эффективность вмешательств.
Поиск врача-союзника. Эндокринолог, готовый учитывать не только лабораторные показатели, но и клиническую картину, а также интегрировать элементы функционального подхода, — ценный партнёр в управлении заболеванием.
Сообщество. Общение с людьми, имеющими аналогичный диагноз, может быть источником поддержки и практической информации.
Терпение и последовательность. Восстановление при аутоиммунных заболеваниях — процесс небыстрый. Позитивные изменения от диетических и нутрицевтических вмешательств обычно проявляются через несколько месяцев.
Аутоиммунный тиреоидит — это не просто проблема щитовидной железы, а системное состояние, затрагивающее многие аспекты здоровья. Комплексный подход, сочетающий грамотную заместительную терапию с работой над питанием, кишечником, нутриентами и образом жизни, даёт наилучшие результаты и позволяет не просто «жить с диагнозом», а полноценно управлять своим здоровьем.